Актуальность. Комбинированное лечение сарком мягких тканей позволяет улучшить как онкологические, так и функциональные результаты лечения. Решение о проведении неоадъювантоной и адъювантной химиотерапии при локализованных саркомах мягких тканей должно быть принято мультидисциплинарным консилиумом в референсных саркомных центрах.
Основными показаниями являются высокозлокачественный и чувствительный к химиотерапии морфологический тип саркомы, высокий риск метастазирования и рецидива, размеры и локализация опухоли.
Предоперационная химиотерапия увеличивает вероятность выполнения хирургического этапа в объеме R0, улучшает выживаемость до прогрессирования и качество жизни пациента. Проведение неоадьювантной химиотерапии предполагает корректную оценку эффекта терапии с помощью МРТ, ПЭТ/КТ в процессе лечения и оценку степени лечебного патоморфоза в послеоперационном материале. Такая поэтапная оценка эффективности позволяет максимально корректно оценить ответ на терапию и при необходимости сменить режим лечения. Например, у пациентов с незначительным ответом на НАХТ ухудшаются шансы на отделенные результаты лечения, прогноз заболевания становится менее благоприятным. Поэтому им необходимо проводить операцию на более ранних этапах лечения либо использовать альтернативные режимы системного лечения, основываясь на клинических данных.
Для пациентов с угрозой распада опухоли решение о проведении неоадьювантной химиотерапии или хирургического вещательная на первом этапе при высоко злокачественной саркоме, но возможности выполнения ораносохранной операции, всегда стоит остро. Только тесное сотрудничество специалистов по саркомам в рамках одного института, клиники или отдела позволяет своевременно выработать правильную тактику лечения в таких сложных случаях.
Пациент 34 лет, мужчина.
Диагноз: Недифференцированная плеоморфная саркома мягких тканей левого плеча, T3N1M0 G3 IIIb
Анамнез: с мая 2023 года, когда появилось образование в области локтевого сустава на левой руке. Образование за 1,5 мес значительно выросло, появились ноющие боли. Обратился к врачам по месту жительства. 30.07.2023г выполнено вскрытие гематомы, эвакуирована 200 мл геморрагического содержимого. Повторно обратился в больницу по месту жительства по поводу незаживающей раны, 28.08.2023г повторно выполнено вскрытие гематомы левого локтевого сустава. По результатам гистологии - альвеолярная саркома мягких тканей. Направлен в ФГБУ НМИЦ онкологии им Н.Н. Блохина Минздрава России. При пересмотре готовых гистологических препаратов в референсном центре - недифференцированная плеоморфная саркома. По данным контрольных обследований выявлено поражение подмышечных лимфоузлов слева. Других признаков заболевания нет. Пациент был обсужден на мультидисциплинарном консилиуме. C учетом клинико-морфологической картины рекомендовано на первом этапе попытка выполнения химиотерапии по схеме HD AI (высокодозный ифосфамид + доксорубицин) в целях сохранения верхней конечности

Рис. 1 и 2 – МРТ картина опухоли. В мягких тканях по передне-внутренней (локтевой) поверхности дистальной трети левого плеча с переходом в локтевую ямку выявляется опухоль кистозно-солидной структуры, с множественными перегородками в структуре, с четким неровным контуром, общими размерами 10,9х6,2х6,9 см
Через 10 дней при поступлении на запланированный 1ы курс химиотерапии.
При ежедневном плановом обходе и осмотре химиотерапевтом и хирургом отделения было отмечено появление кровотечения из п/о швов (после открытой биопсии по мж), опухолевое образование приобрело синюшный оттенок. Был собран консилиум, где с учетом распада опухоли в настоящее время было рекомендовано радикальное хирургическое лечение с попыткой сохранения конечности и одномоментная подмышечная лимфаденэктомия. При невозможности - калечащая операция, о рисках которой пациент был информирован. Далее после заживления раны запланировано проведение той же высокодозной химиотерапии по схеме HD AI, но уже в адъювантом режиме.
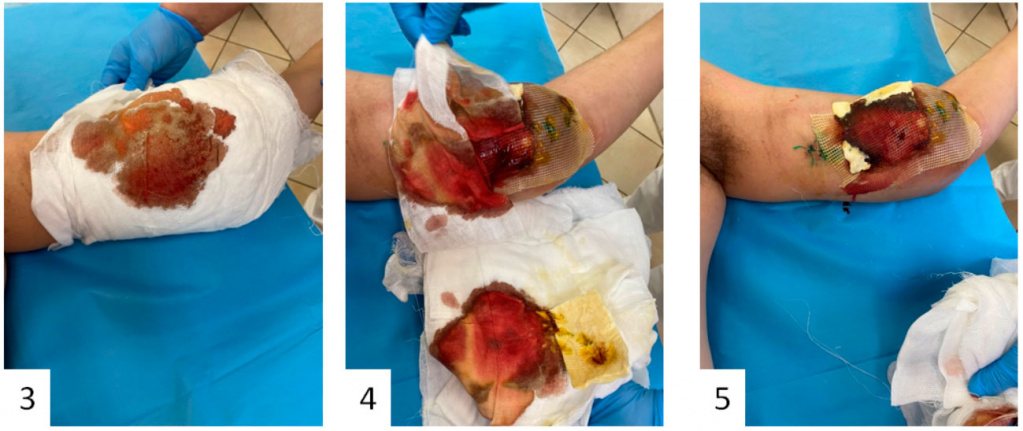
Рис. 3, 4 и 5 – местный статус при поступлении. Определяется геморрагическое пропитывание повязки и изменение кожных покровов, натяжение швов.
10.10.2023 выполнено удаление опухоли мягких тканей левого плеча с применением микрохирургической техники, подмышечная лимфаденэктомия слева. При ревизии раны обнаружено, что опухоль расположена в толще плечевой и двуглавой мышц. Отмечалось прилежание к корковому слою плечевой кости на всем протяжении, без явных признаков инвазии. Плечевой сосудистый пучок на всем протяжении проходил по переднему краю опухоли. С помощью микрохирургической техники был выделен сосудисто-нервный пучок, плечевая артерия отделена, связи с опухолью не отмечалось. Плечевая вена истончена, интимно прилежит к опухоли без видимой границы. Левая плечевая вена перевязана на 3 см выше опухолевого узла. Тупым и острым способом выполнено удаление опухоли единым блоком. Отсепарованы соседние ткани. Выполнена пластика образовавшегося дефекта местными тканями. Вторым этапом произведены два разреза кожи, подкожной клетчатки, окаймляющие л/узлы левой подмышечной области. Тупым и острым путем произведена мобилизация лимфоузлов с подкожно-жировой клетчаткой, при этом все мелкие вены, впадающие в подмышечную вену, перевязаны и пересечены.
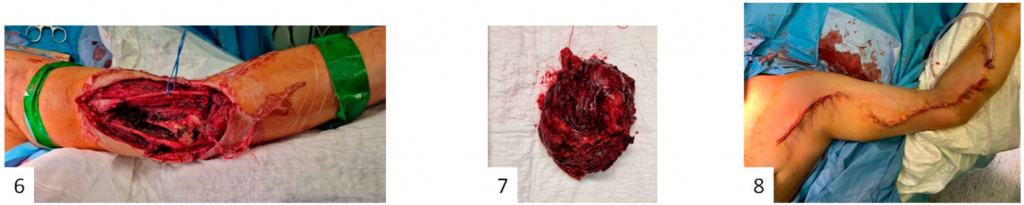
Рис. 6 – ложе удаленной опухоли, 7 – удаленная единым блоком опухоль, 8 – вид на послеоперационную область
Послеоперационный период протекал гладко, без осложнений. При гистологическом исследовании послеоперационного материала макроскопически размеры опухолевого узла составили 13х11х7см. Узловое образование представлено гиперклеточной опухолью солидного строения. Клетки опухоли плеоморфные, отмечаются веретенообразные клетки с вытянутым, гиперхромным ядром; округлые клетки с амифифильной цитоплазмой и округлыми везикулярными ядрами, так же многоядерные гигантские клетки. В строме опухоли определяются единичные микрокальцинаты, поля с миксоидно-измененной стромой, отложение гемосидерина, кровоизлияния и зоны некроза, занимающие 50% от опухоли. Митотическая активность 16 фигур митоза на 10 полей зрения на увеличении микроскопа х400. В 2х из 23 лимфатических узлов метастаз вышеописанной опухоли. Морфологическая картина с учетом ранее проведенного исследования соответствует недифференцированной плеоморфной саркоме G3(FNCLCC). Край резекции- R1.
Уже через 17 дней после операции пациенту был начат 1 курс адъювантной химиотерапии по запанированной схеме.
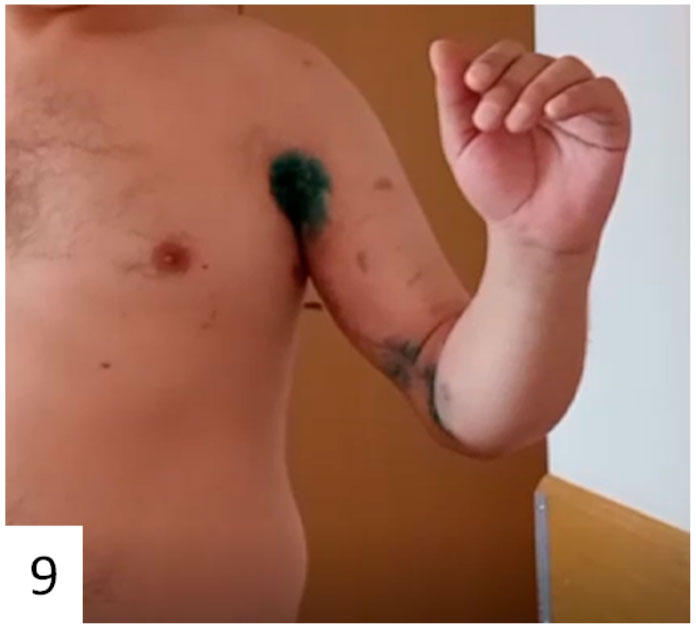
Рис. 9 – состояние пациента перед 2ым курсом химиотерапии. Рана заживает первичным натяжением, функциональных нарушений в конечности нет.
Резюме. Лечение сарком мягких тканей и костей должно проходить в профильных саркомных клиниках, обладающих опытом и возможностями лечения данных пациентов. Определённые подтипы сарком обладают высокой злокачественностью и требуют не только комбинированного подхода, но и ежедневного наблюдения во время лечения как химиотерапевтов, так и хирургов. Речь идет не только о локализованных случаях, так как угроза распада таргетного (клинически значимого очага) может наблюдаться и при диссеминированных случаях. В целом, в онкоортопедии комбинированное (особенно периоперационное) лечение должно всегда включать ежедневное наблюдение как химиотерапевта, так и хирурга. Например, после сложного протезирования, пластики дефекта, угрозы инфицирования и необходимости соблюдения как высоких доз цитостатиков, так и сроков лечения... В нашем случае пациенту была своевременно модифицирована тактика лечения, удалось сохранить конечность, и уже через 17 дней после операции начата адъювантная высокодозная химиотерапия. Суммарно, с учетом поражения лимфоузлов и резекции R1, пациенту запланировано до 8 курсов по схеме HD AI и повторное обсуждение с радиологом на предмет добавления лучевой терапии. Однако, с учетом рисков постлучевых осложнений и поражения лимуфозлов польза лучевой терапии дискутабельна.
Ссылки: Егоренков В.В., Бохян А.Ю., Нестерова А.И., Тарарыкова А.А., Тюляндина А.С., Шарабура Т.М. и соавт. Практические рекомендации по лекарственному лечению сарком мягких тканей. Злокачественные опухоли : Практические рекомендации RUSSCO #3s2, 2022 (том 12). 330–352.

