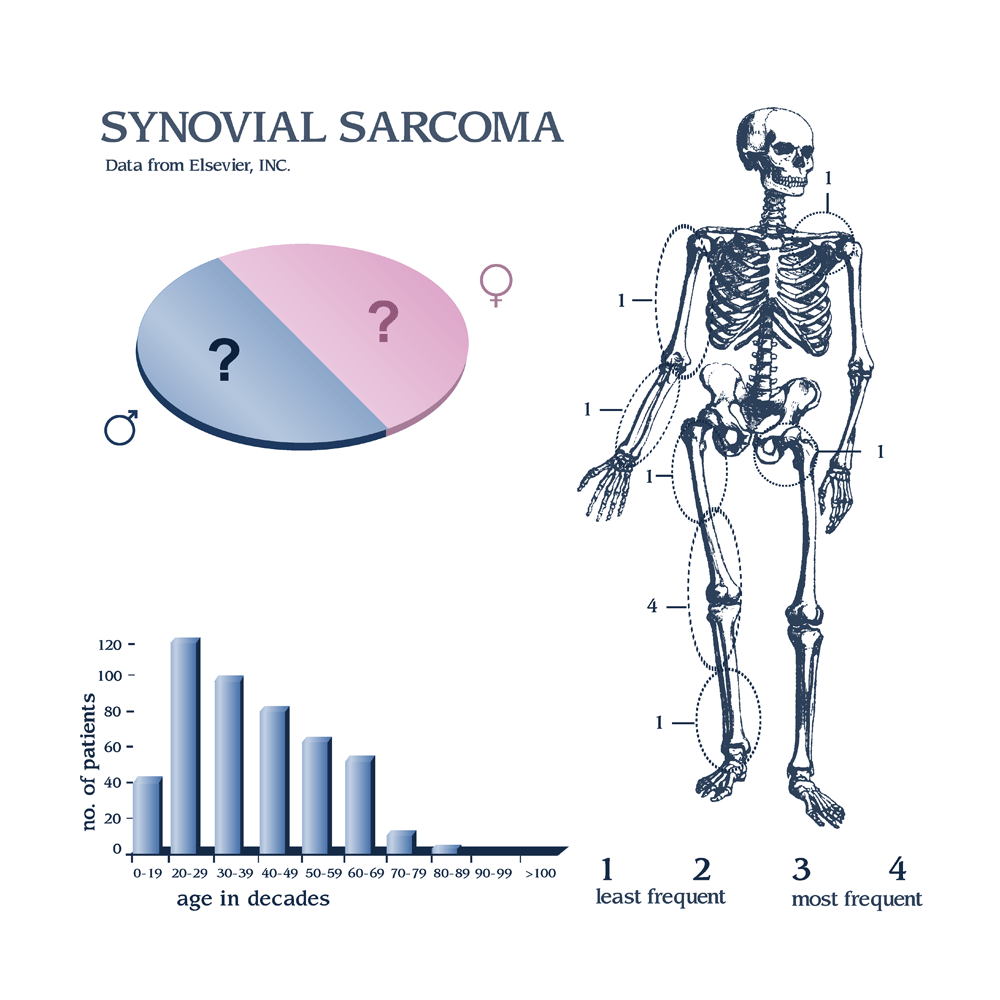
Синовиальная саркома — редкое злокачественное новообразование, представляющее собой саркому мягких тканей (СМТ) низкой степени дифференцировки. На ее долю приходится 5–10% всех СМТ. Скорректированная по возрасту заболеваемость составляет 0,81/1 000 000 у детей и 1,42/1 000 000 у взрослых, при этом ежегодно в США примерно у 1000 пациентов диагностируется синовиальная саркома. Данные о встречаемости в РФ в настоящее время не известны. Синовиальная саркома уникальна среди других СМТ, так как она обычно возникает у молодых людей (средний возраст на момент постановки диагноза 39 лет) и поражает оба пола в равной степени. Синовиальная саркома является наиболее частой нерабдомиосаркомной СМТ у детей, на долю которой приходится 30% от всех СМТ, диагностированных в детстве.
ОСОБЕННОСТИ ЛОКАЛИЗАЦИИ СИНОВИАЛЬНОЙ САРКОМЫ
Хотя многие синовиальные саркомы возникают вблизи суставных структур, название синовиальная саркома является неправильным, поскольку эти поражения происходят не из внутрисуставной синовиальной оболочки, а из примитивных мезенхимальных клеток. Синовиальные саркомы чаще всего представляют собой опухоль мягких тканей, но сообщалось и о случаях первичной синовиальной саркомы кости. Эти поражения могут возникать в любой части тела, причем большинство из них возникает на конечностях, особенно на нижних конечностях в анатомических структурах, прилегающих к коленному суставу. Синовиальные саркомы считаются наиболее распространенными СМТ стопы.
ПАТОМОРФОЛОГИЧЕСКАЯ КАРТИНА СИНОВИАЛЬНОЙ САРКОМЫ
Макроскопически синовиальная саркома обычно имеет желтовато-коричневый или серый цвет и может быть многоузловой или мультикистозной. Большинство синовиальных сарком имеют диаметр 3–10 см. Меньшие поражения (<1 см) могут возникать на руках и ногах. Гистологически синовиальная саркома представляет собой мономорфную веретеноклеточную саркому с вариабельной эпителиальной дифференцировкой. Она представлена одним из трех вариантов: монофазным, бифазным или низкодифференцированным. В монофазном варианте ткань полностью состоит из веретенообразных клеток, тогда как в бифазной синовиальной саркоме присутствуют эпителиальные и веретеноклеточные компоненты. В одной трети синовиальных сарком могут быть обнаружены участки кальцификации и/или окостенения. Как в монофазном, так и в бихфазном вариантах могут быть слабо дифференцированные участки с повышенной клеточностью, выраженной ядерной атипией и высокой митотической активностью (6 митозов/мм2 >10 митозов на 1,7 мм2). Иногда вся опухоль имеет плохо дифференцированную морфологию. При иммуногистохимии обычно наблюдается диффузная экспрессия bcl-2. В 60% случаев эти опухоли окрашиваются положительно на CD99. Иммуногистохимия также демонстрирует сильное и диффузное окрашивание ядер транскрипционного корепрессора TLE1, обнаруженного в подавляющем большинстве синовиальных сарком. NY-ESO-1 также отчетливо экспрессируется в большинстве синовиальных сарком и может помочь дифференцировать ее от других новообразований с веретенообразнвми клетками.
МОЛЕКУЛЯРНЫЙ ПАТОГЕНЕЗ
Синовиальная саркома характеризуется патогномоничной транслокацией t(X:18), которая присутствует более чем в 95% случаев. Эта транслокация приводит к экспрессии различных онкогенных слитых белков SS18:SSX, которые управляют так называемым саркома-генезом (проще - патогенезом сарком). Подтипы включают SS18:SSX1 и SS18:SSX2 и реже SS18:SSX4. И флуоресцентная гибридизация in situ (FISH), и тестирование полимеразной цепной реакции с обратной транскрипцией (RT-PCR/ПЦР) являются релевантными для диагностики этой транслокации. Почти все синовиальные саркомы с SS18-SSX2 характерны для монофазного подтипа и значительно чаще встречаются у женщин. Редкие случаи связаны с транскриптом слияния t(X;20) и SS18L1-SSX1.
ОПЕРАЦИИ ПРИ СИНОВИАЛЬНОЙ САРКОМЕ
Основой лечения синовиальной саркомы остается хирургическое иссечение с отрицательными краями резекции с добавлением лучевой терапии и/или химиотерапии в зависимости от состояния пациента и опухоли. Исторически пациентам часто выполняли ампутацию, но успехи в адъювантной терапии и визуализации позволили большинству пациентов выполнить операцию по сохранению конечности.
Цель операции по сохранению конечности при синовиальной саркоме состоит в том, чтобы добиться онкологического контроля над опухолью, в то же время, обеспечивая пациенту функциональную конечность в послеоперационном периоде. Отрицательные хирургические края имеют первостепенное значение, поскольку они являются факторами прогноза, как для локального рецидива, так и для общей выживаемости. Хотя конкретных рекомендаций относительно идеальных отрицательных краев при синовиальной саркоме не существует, хирургические принципы такие же, как и при других СМТ. Для поверхностных опухолей или небольших (<5 см) глубоких опухолей, не связанных интимно с критическими структурами (сосуды или нервы), можно считать достаточным только широкое иссечение с отрицательными краями (1-2 см). В опухолях, которые тесно связаны с сосудисто-нервными структурами или костью, эпиневрий, адвентиция или надкостница используются в качестве границы, позволяющей сохранить функциональность конечности после операции. В этих случаях могут возникать очень близкие или микроскопически положительные края резекции, тогда будет необходима лучевая терапия для снижения риска местного рецидива. Было показано, что тщательно спланированные микроскопически положительные края на фиксированной структуре (кость, нерв, сосуд) не увеличивают риск локального рецидива в условиях неоадъювантной лучевой терапии. При определении приемлемых хирургических краев следует учитывать как опухолевые, так и анатомические факторы.
Из-за своего атипичного проявления (медленно растущее, болезненное образование) синовиальные саркомы имеют высокую частоту проявления после незапланированного удаления опухоли: до 50% пациентов поступают после незапланированного/нерадикального удаления. Незапланированное иссечение синовиальных сарком приводит к высокой частоте остаточной опухоли, особенно для более крупных и глубоко расположенных опухолей, а такж повышенному риску локального рецидива даже после повторного иссечения. Иссечение ложа опухоли следует проводить у пациентов с остаточной опухолью с целью полной резекции опухоли и отрицательных краев. Как правило, эти резекции носят обширный характер, учитывая, что области потенциального распространения должны быть удалены, что может потребовать привлечения реконструктивных (пластических) хирургов. В настоящее время недостаточно данных по использованию лучевой терапии в этой ситуации; тем не менее, рекомендуется лучевая терапия, как это было бы при первичных проявлениях.
В отдельных случаях методы сохранения конечности не рекомендуются, и может потребоваться первичное выполнение ампутации. Ампутация рассматривается у пациентов с локализацией опухоли, требующей удаления жизненно важных структур. Пациентам, поступившим после незапланированного удаления, может потребоваться ампутация, если имеется обширное распространение опухолью жизненно важных структур или крупных суставов. Наконец, пожилые пациенты или пациенты с серьезными сопутствующими заболеваниями могут быть не в состоянии перенести серьезную операцию, и может рассматриваться вопрос об ампутации.
ЛУЧЕВАЯ ТЕРАПИЯ ПРИ СИНОВИАЛЬНОЙ САРКОМЕ
Неоадъювантная или адъювантная лучевая терапия рекомендуется для больших опухолей (> 5 см) или в том случае, когда подразумевается положительный край резекции из-за сохранения важной сосудисто-нервной структуры или кости. В исследованиях с большой базой данных было показано, что лучевая терапия улучшает локальный контроль и может иметь преимущество в общей выживаемости у пациентов с синовиальной саркомой. Лучевую терапию можно проводить до или после операции в разных протоколах. Предоперационное облучение связано с более высокой частотой раневых осложнений, тогда как послеоперационное облучение может вызвать фиброз и тугоподвижность суставов, что может привести к ухудшению долгосрочных функциональных результатов. Независимо от времени, лучевая терапия с модулированной интенсивностью (IMRT) становится предпочтительным методом облучения у пациентов с СМТ. Лучевая терапия с модулированной интенсивностью позволяет использовать более высокую дозу облучения для более точного контурирования опухоли, что уменьшает объем повреждения окружающих нормальных тканей. Было показано, что использование предоперационной IMRT для СМТ уменьшает раневые осложнения и потребность в реконструктивных операцих. Лучевую терапию можно рассматривать изолированно у пациентов с множественными метастазами, когда риски операции перевешивают потенциальные преимущества.
ОБЩИЕ ПРИНЦИПЫ ЛЕКАРСТВЕННОГО ЛЕЧЕНИЯ СИНОВИАЛЬНОЙ САРКОМЫ
В отличие от большинства СМТ, синовиальная саркома, по-видимому, более чувствительна к химиотерапии, хотя до сих пор существуют разногласия относительно того, какие подгруппы пациентов получают большую пользу от системной терапии. Как правило, химиотерапия предназначена для пациентов с опухолями высокого риска или распространенным заболеванием, и считается более эффективной у более молодых пациентов.
У пациентов в с опухолями промежуточного или высокого риска (то есть > 5 см, поражение узлов, положительные края) обычно проводится адъювантная или неоадъювантная химиотерапия, наиболее распространенными препаратами являются ифосфамид и доксорубицин. В отсутствие адекватных рандомизированный КИ проспективные многоцентровые когортные исследования продемонстрировали адекватный ответ на химиотерапию.
В исследовании 2007г было продемонстрировано, что химиотерапия улучшает отдаленную безрецидивную выживаемость у пациентов с синовиальной саркомой высокого риска. Авторская группа также опубликовала номограмму, специфичную для синовиальной саркомы, которая подтвердила преимущество химиотерапии на основе ифосфамида в выживаемости для определенных групп пациентов. Аналогичным образом, объединенные данные 15 исследований распространенных СМТ продемонстрировали значительно лучший ответ на химиотерапию и показатели выживаемости по сравнению с другими подтипами СМТ. Вопреки этому, Французская саркомная группа недавно показала отсутствие выигрыша в улучшении общей выживаемости при неоадъювантной или адъювантной химиотерапии у пациентов с синовиальной саркомой. Однако в это исследование были включены пациенты с опухолевыми характеристиками низкого риска, у которых маловероятно, что химиотерапия принесет пользу.
В целом, химиотерапия на основе антрациклинов является первой линией при прогрессирующей/распространенной СМТ, а добавление ифосфамида зависит от подтипа СМТ. Ифосфамид имеет хорошо документированную эффективность при синовиальной саркоме в паллиативных условиях, и его следует рассматривать у пациентов, проходящих химиотерапию, если ожидаемаея токсичность может быть приемлема. В исследовании Spurrell и др. была продемонстрирована медиана выживаемости в 22 месяца у пациентов с прогрессирующей синовиальной саркомой, получавших комбинацию доксорубицина и ифосфамида, которая превосходила любой препарат, назначаемый по отдельности.
СИНОВИАЛЬНАЯ САРКОМА. ПРОГНОЗЫ
По данным современной литературы пятилетняя выживаемость при синовиальной саркоме колеблется от 59 до 75%. Исторически отмечается тенденция к улучшению выживаемости с течением времени: ранние когорты 1960-х годов показывали пятилетнюю выживаемость в 25–51% - это связано и с лучшей диагностикой, и комбинированным подходом в лечении сарком.
Местные и метастатические рецидивы сарком мягких тканей обычно возникают в первые два года после лечения, поэтому в этот период активное наблюдение принципиально важно. Однако синовиальная саркома уникальна в этом отношении тем, что имеет тенденцию рецидивировать намного позже. Криг и др. (2011г) в своем исследовании показали , что местный рецидив синовиальной саркомы может возникнуть в среднем через 3,6 года (диапазон 0,5–15 лет), а метастазы в среднем через 5,7 лет (диапазон 0,5–16,3 года)


Комментарии (0)