Саркома – разнородная группа злокачественных новообразований мезенхимального происхождения составляющая около 1-2% от всех первичных злокачественных опухолей, включающая в себя более 100 подтипов. В России заболеваемость первичными злокачественными опухолями опорно-двигательного аппарата составляет 1,03 случая на 100 тыс. населения, что сопоставимо статистике заболеваемости в других странах [1]. Лечение сарком требует мультидисциплинарного подхода при каждом случае индивидуально, для выбора оптимального метода лечения. Неотъемлемым этапом лечения сарком является хирургическое вмешательство, направленное на радикальное удаление злокачественной опухоли.
Накопление сведений о биологических особенностях новообразований, развитие химиолучевой терапии и появление новых костно-замещающих материалов, которые параллельно с алло- и аутотрансплантантами позволили замещать обширные деффекты костной ткани, способствуют тому, что в последние десятилетия наметились определенные тенденции к расширению показаний для сохранных операциий при лечении опухолей опорно-двигательного аппарата [2]. Мультидисциплинарный подход к лечению пациентов с опухолями костей позволяет улучшить общую выживаемость и качество жизни больных. В настоящее время выполнение органосохранных операций при злокачественных новоорбразованиях опорно-двигательного апппарата возможно более чем в 85-90% случаев. Однако, проведение органосохраняющих операций путем замещения массивных костных дефектов имплантами сопряжено с рядом таких осложнений как нестабильность эндопротеза, инфекция, локальный рецидив [3].
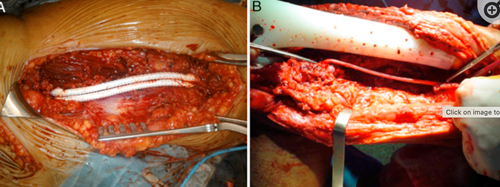
Несколько десятилетий назад вовлечение магистральных сосудов в опухолевый процесс являлось показанием для выполнения калечащих операции [4]. Первая операция с реконструктивным сосудистым этапом у пациента с саркомой конечности была выполнена в 1977 году [8]. Эффективное лекарственное лечение с применением лучевой терапии, а также инструментальные методы визуализации и оценки распространенности опухоли позволяют сегодня рассматривать этап реконструкции сосудов, при их вовлечении в опухолевый процесс [5]. Возможность проведения реконструкции сосудов одномоментно с удалением массивной опухоли на конечностях позволило расширить показания для проведения органосохранных операций. Методика оказалось жизнеспособной и перспективной.
Для замещения сосудистых дефектов широко применяются как аутотрансплантаты изготовленные из аутовены так и синтетические сосудистые протезы [6,7]. По поводу оптимального варианта реконструкции сосудов существует множество различных исследований, которые в целом придерживаются стратегии замещения дефекта, расположенного в конечностях аутовеной. Как правило широко применяется в качестве аутотрансплантата большая подкожная вена бедра. Adelani M. A., в своем исследовании где было включено 14 пациентов которым проводился реконструктивный сосудистый этап описал лишь один случай в котором пришлось выполнить калечащую операцию в связи с острым окклюзионным тромбозом [9]. Однако автором описаны ряд таких осложнений как инфекция сосудистого синтетического протеза, тромбоза, который удалось скорректировать консервативно. Осложнения, возникшие в послеоперационном периоде, автор связывает с применением синтетического сосудистого протеза.
С особой настороженностью сосудистую пластику применяют при сегментарных резекция костей конечности с одномоментным эндопротезированием. Наличие сосудистого протеза предполагает определённый риск возникновения осложнений. Риск осложнений возрастает при наличии дополнительной металлоконструкции в операционной зоне. Teixeira L. E. M. в своем исследовании отметил наличие эндопротеза резецированного сегмента кости как значимый фактор повышающий риск развития ортопедических осложнений. Так, в 5 случаях из 6 у пациентов после сегментарной резекции кости с замещением дефекта эндопротезом и одномоментным протезированием сосудов, в итоге была выполнена ампутация конечности из-за ряда осложнений возникшем в раннем и позднем послеоперационном периоде [10]. В свою очередь коллектив авторов из Японии представили весьма успешный результат хирургического лечения пациента с высокозлокачественной остеосаркомой диафиза бедренной кости [11]. Пациенту после проведения блока неоадъювантной химиотерапии была выполнена операция в объеме: сегментарная резекция правой бедренной кости с резекцией бедренных сосудов, замещением дефекта малоберцовыми костями с интрамедуллярной фиксацией стержнем и протезированием бедренной артерии. В качестве сосудистого протеза использовалась большая подкожная бедренная вена с контралатеральной стороны. Необходимо отметить, что за период наблюдения в 20 месяцев у пациента отмечалась полная консолидация костных опилов и адекватная проходимость протезированного сегмента бедренной артерии.
Резюмируя необходимо отметить определенную тенденцию и интерес профессионального сообщества онкоортопедов к выполнению органосохранных реконструктивных операция на конечностях с одномоментным протезированием магистральных сосудов. Данное направление бесспорно остается актуальной и все чаще описывается в современных исследованиях. Однако нужно отметить множество факторов, которые могут повлиять на исход данной операции. К таким факторам можно отнести как индивидуальные особенности пациентов, связанные с сопутствующими заболеваниями и проведенными ранее курсами химиолучевой терапии так и уровень медучреждения и специалистов, выполняющих данную операцию. Для проведения операций таких объемов необходим мультидисциплинарный подход с участием специалистов с определённым опытом лечения данной группы пациентов, что в свою очередь позволит эффективно достичь положительного результата и значительно повысить качество жизни пациента.
Авт. Бадыров Роми Надырович


Комментарии (0)